При протезировании инвалидов с анатомическими дефектами нижних конечностей необходимо учитывать уровень их двигательной активности. Уровень потенциальной двигательной активности инвалида следует расценивать как: низкий, сниженный, средний, высокий и очень высокий.
Уровень двигательной активности низкий: В данную группу входят инвалиды, передвигающиеся с посторонней помощью на короткие расстояния в пределах помещения, квартиры, вокруг дома с небольшой частотой и продолжительностью по времени. Наиболее сложными, труднопреодолимыми препятствиями для них являются лестничные марши, пороги, площадки с переменными уровнями. Большинство инвалидов этой группы составляют лица старческого возраста с ослабленным здоровьем, страдающие соматическими заболеваниями, нуждающиеся в домашнем уходе, ортопедическом обеспечении или медицинском наблюдении в специализированных учреждениях. Причинами снижения продолжительности и частоты пользования протезами, ортезами и другими ТСР также могут быть трудности самостоятельного надевания и пользования ими, недостаточный контроль обучающего, ухаживающего персонала, а также использование модулей, специально не предназначенных для таких пациентов, а также модулей без дополнительных функциональных возможностей.
Уровень двигательной активности сниженный: В этой группе объединены инвалиды, имеющие сниженный уровень двигательной активности. Инвалиды этой группы передвигаются с помощью костылей или трости, без посторонней помощи, по ровной поверхности около 1 км в сутки. Динамика повышения двигательной активности в результате адекватного использования ТСР отражается переходом их на более высокие уровни с расширенными двигательными возможностями. В этой группе в соответствии с медико-социальным подходом к назначению протезно-ортопедических изделий выделены следующие подгруппы:
- инвалиды работающие;
- инвалиды, имеющие на иждивении несовершеннолетних детей;
- инвалиды, проживающие в сельской местности;
- инвалиды, нуждающиеся в сложном и атипичном протезировании.
Инвалиды, относящиеся к хотя бы одной из вышеперечисленных подгрупп и имеющие мотивацию на достижение положительного реабилитационного эффекта, относятся в смежную группу с вышестоящей двигательной активностью. Для поддержания и стимуляции мотивации у этих инвалидов при протезно-ортопедическом обеспечении показаны отечественные и зарубежные модули, рекомендованные к применению для соседней группы с вышестоящей двигательной активностью.
Уровень двигательной активности средний: Группа характеризуется средним уровнем двигательной активности. Инвалиды не зависят от посторонней помощи, активно передвигаются без дополнительной опоры по ровной поверхности более 1 км в сутки, многие из них сохраняют работоспособность, выполняют работу с умеренными физическими нагрузками. Так же как и в предыдущей группе, здесь в соответствии с медико-социальным подходом к назначению протезно-ортопедических изделий выделены следующие подгруппы:
- инвалиды работающие;
- инвалиды, имеющие на иждивении несовершеннолетних детей;
- инвалиды, проживающие в сельской местности;
- инвалиды, нуждающиеся в сложном и атипичном протезировании.
И в этой группе инвалиды, относящиеся к хотя бы одной из вышеперечисленных подгрупп и имеющие мотивацию на достижение положительного реабилитационного эффекта, относятся в смежную группу с вышестоящей двигательной активностью. Для поддержания и стимуляции мотивации у этих инвалидов при протезно-ортопедическом обеспечении показаны отечественные и зарубежные модули, рекомендованные к применению для соседней группы с вышестоящей двигательной активностью.
Уровень двигательной активности высокий: Инвалиды, имеющие высокий уровень двигательной активности. Инвалиды этой группы активно передвигаются без дополнительной опоры по пересеченной местности. Большинство из них работоспособны, могут выполнять работу, связанную с физическими нагрузками, продолжительной ходьбой.
Уровень двигательной активности очень высокий: Группа инвалидов, имеющая очень высокий уровень двигательной активности, активно занимается спортом. Инвалидов этой группы отличает высокая работоспособность, большинство из них занимаются работой, связанной с физическим трудом. Контингент этой группы составляют в основном лица молодого возраста с высокими двигательными возможностями, для которых двигательные нагрузки являются привычными ввиду тренированности. Присоединение к этой группе спортсменов-инвалидов-колясочников имеет столько же оснований, насколько их потребности реализуются наличием спортивных кресел-колясок, других видов ТСР, соответствующих очень высокой двигательной активности. Однако потребность в посторонней помощи и устойчивая зависимость от нее при перемещениях с преодолением препятствий является основным критерием, характеризующим двигательные возможности инвалидов, пользующихся креслом-коляской. Кроме того, инвалиды этой группы нуждаются в специальных приспособлениях, спортивном инвентаре для поддержания физической формы, участия в спортивных соревнованиях. Разработка и использование специальных конструкций протезов, ортезов, других ТСР могут положительно повлиять не только на спортивные результаты инвалидов-спортсменов, но и повысить их реабилитационный потенциал, улучшить их социальный статус, способствовать привлечению молодежи к активному образу жизни.
Показанием к протезированию нижних конечностей является восстановление способности к передвижению.
Протезы стопы различных модификаций (протез стопы; протезы стопы детские) рекомендуются при культе стопы по Гаранжо; культе стопы по Шарпу, Лисфранку, Шопару; культе стопы после продольных ампутаций.
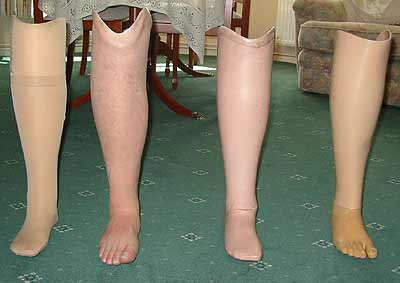
Протезы голени различных модификаций (по Пирогову; протезы голени; детские; модульного типа; модульного типа детские; с силиконовым чехлом; лечебно-тренировочные; атипичный) рекомендуются при культе голени по Пирогову или по Сайму; культе голени после вычленения в голеностопном суставе; культе голени короткой; культе голени в нижней, средней, верхней трети; атипичной культе голени.
Протезы бедра различных модификаций (протез бедра; модульного типа; с силиконовым чехлом; лечебно-тренировочные; атипичный) рекомендуются при культе бедра после вычленения в коленном суставе; культе бедра по Гритти или по Гритти-Шимановскому; культе бедра в нижней, средней и верхней трети; культе бедра короткой.
Протезы нижней конечности после вычленения в тазобедренном суставе, после резекции таза различных модификаций (модульного типа; атипичный) рекомендуются при культе после вычленения в тазобедренном суставе; культе после вычленения в тазобедренном суставе с обширным рубцовым-язвенным поражением; культе после межподвздошно-брюшной ампутации; культе после гемипельвэктомии.
Протезы на недоразвитую конечность различных модификаций рекомендуются при недоразвитии нижней конечности.
Уровень двигательной активности низкий: В данную группу входят инвалиды, передвигающиеся с посторонней помощью на короткие расстояния в пределах помещения, квартиры, вокруг дома с небольшой частотой и продолжительностью по времени. Наиболее сложными, труднопреодолимыми препятствиями для них являются лестничные марши, пороги, площадки с переменными уровнями. Большинство инвалидов этой группы составляют лица старческого возраста с ослабленным здоровьем, страдающие соматическими заболеваниями, нуждающиеся в домашнем уходе, ортопедическом обеспечении или медицинском наблюдении в специализированных учреждениях. Причинами снижения продолжительности и частоты пользования протезами, ортезами и другими ТСР также могут быть трудности самостоятельного надевания и пользования ими, недостаточный контроль обучающего, ухаживающего персонала, а также использование модулей, специально не предназначенных для таких пациентов, а также модулей без дополнительных функциональных возможностей.
Уровень двигательной активности сниженный: В этой группе объединены инвалиды, имеющие сниженный уровень двигательной активности. Инвалиды этой группы передвигаются с помощью костылей или трости, без посторонней помощи, по ровной поверхности около 1 км в сутки. Динамика повышения двигательной активности в результате адекватного использования ТСР отражается переходом их на более высокие уровни с расширенными двигательными возможностями. В этой группе в соответствии с медико-социальным подходом к назначению протезно-ортопедических изделий выделены следующие подгруппы:
- инвалиды работающие;
- инвалиды, имеющие на иждивении несовершеннолетних детей;
- инвалиды, проживающие в сельской местности;
- инвалиды, нуждающиеся в сложном и атипичном протезировании.
Инвалиды, относящиеся к хотя бы одной из вышеперечисленных подгрупп и имеющие мотивацию на достижение положительного реабилитационного эффекта, относятся в смежную группу с вышестоящей двигательной активностью. Для поддержания и стимуляции мотивации у этих инвалидов при протезно-ортопедическом обеспечении показаны отечественные и зарубежные модули, рекомендованные к применению для соседней группы с вышестоящей двигательной активностью.
Уровень двигательной активности средний: Группа характеризуется средним уровнем двигательной активности. Инвалиды не зависят от посторонней помощи, активно передвигаются без дополнительной опоры по ровной поверхности более 1 км в сутки, многие из них сохраняют работоспособность, выполняют работу с умеренными физическими нагрузками. Так же как и в предыдущей группе, здесь в соответствии с медико-социальным подходом к назначению протезно-ортопедических изделий выделены следующие подгруппы:
- инвалиды работающие;
- инвалиды, имеющие на иждивении несовершеннолетних детей;
- инвалиды, проживающие в сельской местности;
- инвалиды, нуждающиеся в сложном и атипичном протезировании.
И в этой группе инвалиды, относящиеся к хотя бы одной из вышеперечисленных подгрупп и имеющие мотивацию на достижение положительного реабилитационного эффекта, относятся в смежную группу с вышестоящей двигательной активностью. Для поддержания и стимуляции мотивации у этих инвалидов при протезно-ортопедическом обеспечении показаны отечественные и зарубежные модули, рекомендованные к применению для соседней группы с вышестоящей двигательной активностью.
Уровень двигательной активности высокий: Инвалиды, имеющие высокий уровень двигательной активности. Инвалиды этой группы активно передвигаются без дополнительной опоры по пересеченной местности. Большинство из них работоспособны, могут выполнять работу, связанную с физическими нагрузками, продолжительной ходьбой.
Уровень двигательной активности очень высокий: Группа инвалидов, имеющая очень высокий уровень двигательной активности, активно занимается спортом. Инвалидов этой группы отличает высокая работоспособность, большинство из них занимаются работой, связанной с физическим трудом. Контингент этой группы составляют в основном лица молодого возраста с высокими двигательными возможностями, для которых двигательные нагрузки являются привычными ввиду тренированности. Присоединение к этой группе спортсменов-инвалидов-колясочников имеет столько же оснований, насколько их потребности реализуются наличием спортивных кресел-колясок, других видов ТСР, соответствующих очень высокой двигательной активности. Однако потребность в посторонней помощи и устойчивая зависимость от нее при перемещениях с преодолением препятствий является основным критерием, характеризующим двигательные возможности инвалидов, пользующихся креслом-коляской. Кроме того, инвалиды этой группы нуждаются в специальных приспособлениях, спортивном инвентаре для поддержания физической формы, участия в спортивных соревнованиях. Разработка и использование специальных конструкций протезов, ортезов, других ТСР могут положительно повлиять не только на спортивные результаты инвалидов-спортсменов, но и повысить их реабилитационный потенциал, улучшить их социальный статус, способствовать привлечению молодежи к активному образу жизни.
Показанием к протезированию нижних конечностей является восстановление способности к передвижению.
Протезы стопы различных модификаций (протез стопы; протезы стопы детские) рекомендуются при культе стопы по Гаранжо; культе стопы по Шарпу, Лисфранку, Шопару; культе стопы после продольных ампутаций.
Протезы голени различных модификаций (по Пирогову; протезы голени; детские; модульного типа; модульного типа детские; с силиконовым чехлом; лечебно-тренировочные; атипичный) рекомендуются при культе голени по Пирогову или по Сайму; культе голени после вычленения в голеностопном суставе; культе голени короткой; культе голени в нижней, средней, верхней трети; атипичной культе голени.
Протезы бедра различных модификаций (протез бедра; модульного типа; с силиконовым чехлом; лечебно-тренировочные; атипичный) рекомендуются при культе бедра после вычленения в коленном суставе; культе бедра по Гритти или по Гритти-Шимановскому; культе бедра в нижней, средней и верхней трети; культе бедра короткой.
Протезы нижней конечности после вычленения в тазобедренном суставе, после резекции таза различных модификаций (модульного типа; атипичный) рекомендуются при культе после вычленения в тазобедренном суставе; культе после вычленения в тазобедренном суставе с обширным рубцовым-язвенным поражением; культе после межподвздошно-брюшной ампутации; культе после гемипельвэктомии.
Протезы на недоразвитую конечность различных модификаций рекомендуются при недоразвитии нижней конечности.